Ung thư vú là loại ung thư thường gặp và là nguyên nhân gây tử vong hàng đầu do ung thư ở phụ nữ ở nhiều nước trên thế giới. Ở Hoa Kỳ ung thư vú là loại ung thư phổ biến nhất ở nữ giới, đứng thứ 2 về tử vong do ung thư ở phụ nữ, là nguyên nhân chính gây tử vong ở độ tuổi 40 đến 49. Xác suất trọn đời bị ung thư vú là một phần tám.
Ung thư vú là một bệnh không đồng nhất, đa dạng về kiểu hình với các phân nhóm có đặc tính phân týp sinh học phân tử khác nhau. Cùng với chẩn đoán lâm sàng để xác định giai đoạn bệnh và hướng điều trị cho người bệnh ung thư vú thì chẩn đoán mô bệnh học để xác định các đặc tính sinh học của khối u cũng như tiên lượng điều trị cho người bệnh là rất quan trọng. Trong thực hành lâm sàng tại Việt Nam, người bệnh được làm xét nghiệm hóa mô miễn dịch dựa trên mô u để xác định thụ thể nội tiết estrogen, progesteron, tình trạng HER2, độ phân bào Ki-67. Ngày nay với sự tiến bộ của điều trị một số xét nghiệm hóa mô miễn dịch, xét nghiệm gen được cân nhắc thực hiện như tình trạng đột biến BRCA1/2, đột biến PIK3CA, tình trạng PD-L1, mất ổn định vi vệ tinh MSI/MMR...Với mỗi xét nghiệm người bệnh đều có thể tiếp cận với các phương pháp điều trị riêng biệt. Bài viết này sẽ tập trung vào tình trạng thụ thể nội tiết estrogen, progesteron và HER2.
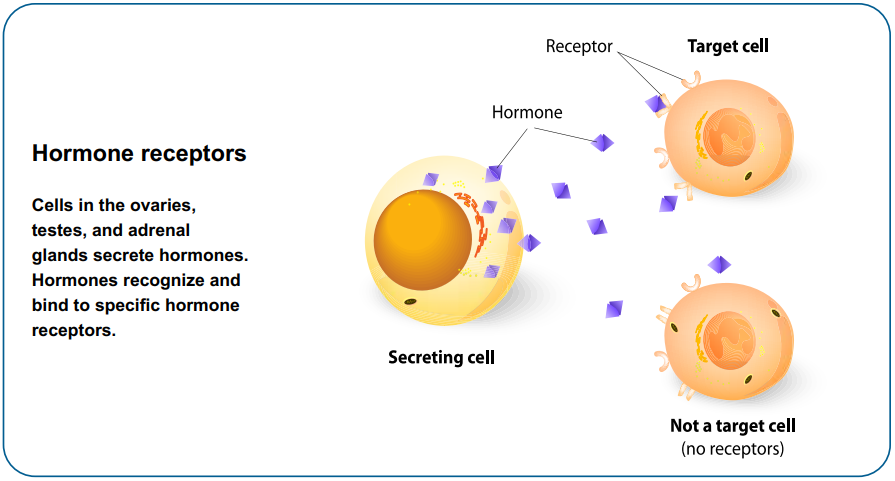
Thụ thể estrogen và progesterone
Các protein thụ thể hormone steroid trong tế bào bao gồm estrogen (ER) và progesteron (PR) đã được nghiên cứu nhiều như là những yếu tố tiên lượng và hướng dẫn cho điều trị nội tiết.
ER dương tính (hay ER+): Tế bào ung thư vú có thụ thể estrogen dương tính.
PR dương tính (hay PR+): Tế bào ung thư vú có thụ thể progesteron dương tính.
Thụ thể nội tiết dương tính: Tế bào ung thư có ER hoặc PR hoặc cả hai dương tính.
Thụ thể nội tiết âm tính: Tế bào có ER và PR âm tính.
Tại sao khi biết được tình trạng thụ thể nội tiết lại quan trọng?
Khi biết được tình trạng thụ thể nội tiết của bệnh ung thư vú sẽ giúp bác sĩ lựa chọn các phương án điều trị và tiên lượng bệnh. Nếu thụ thể nội tiết dương tính, các thuốc hoặc phương pháp điều trị nội tiết sử dụng sẽ làm giảm nồng độ estrogen hoặc ngăn chặn estrogen hoạt động trên tế bào ung thư vú. Phương pháp điều trị này được cân nhắc trên các bệnh nhân có thụ thể nội tiết dương tính, và không có hiệu quả đối với các khối u có thụ thể nội tiết âm tính. Bệnh nhân ung thư vú nên được xét nghiệm cả hai thụ thể nội tiết này dựa trên mô u sinh thiết hoặc được mô u được lấy bỏ bằng phẫu thuật bằng kỹ thuật hoá mô miễn dịch. Kỹ thuật có thể được thực hiện trên các mẫu bệnh phẩm cố định trong formol và chuyển đúc trong paraffin.
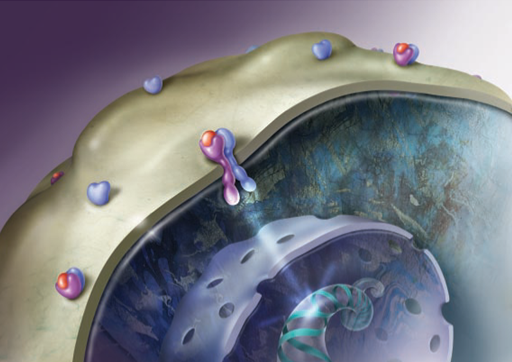
HER2, ung thư vú HER2 dương tính?
HER2 (c-erbB2, HER2/neu) - thụ thể của yếu tố phát triển biểu bì người là một glycoprotein có cấu trúc giống như thụ thể của yếu tố phát triển chuyển dạng có mặt trên các tế bào biểu mô vú bình thường và các mô khác với một nồng độ thấp. Thông thường, protein này giúp các tế bào vú phát triển, phân chia và tự sửa chữa. Nhưng đôi khi, gặp khoảng 10-20% bị lỗi trong gen kiểm soát protein HER2 và cơ thể tạo ra quá nhiều các thụ thể này. Kết quả là các tế bào vú phát triển và phân chia không kiểm soát. Sự bộc lộ quá mức hoặc khuếch đại quá mức của HER2 có thể gây tăng sinh tế bào biểu mô.
Ung thư vú HER2 dương tính có xu hướng phát triển, xâm lấn mạnh hơn so với ung thư vú HER2 âm tính. Tuy nhiên ung thư vú HER2 dương tính có khả năng đáp ứng điều trị với các thuốc nhắm trúng đích HER2
 |  |
Xét nghiệm HER2 như thế nào?
Người bệnh được chẩn đoán ung thư xâm lấn nên được làm xét nghiệm HER2. Xác định xét nghiệm HER2 dựa trên mẫu mô sinh thiết hoặc mẫu bệnh phẩm được lấy bỏ bằng phẫu thuật, được nhuộm IHC. Xét nghiệm IHC sử dụng một số kháng thể để xác định các protein HER2 trong mẫu mô ung thư vú. Ngoài ra có thể sử dụng xét nghiệm lai tại chỗ để đánh giá sự khuếch đại gen HER2. Xét nghiệm FISH sử dụng các đoạn DNA huỳnh quang bám vào gen HER2 trong tế bào, sau đó có thể đếm chúng dưới kính hiển vi. Xét nghiệm Dual ISH sử dụng nhuộm màu gen HER2 trong mẫu mô để có thể đếm được dưới kính hiển vi, từ đó xác định mô u có khuếch đại gen HER2 hay không. Kết quả xét nghiệm lai tại chỗ HER2 sẽ được đánh giá theo các hướng dẫn chuẩn quốc tế. Phương pháp Dual -ISH có ưu điểm hơn FISH do quy trình xét nghiệm hoàn toàn tự động và tiêu bản sau khi làm xét nghiệm có thể xem lại được kể cả lưu trữ lâu dài. Ngoài ra có thể sử dụng thêm các kỹ thuật lai tại chỗ có chất gắn màu (CISH), hoặc kỹ thuật lai tại chỗ tăng cường bạc (SISH).
Kết quả xét nghiệm HER2 có ý nghĩa như thế nào?
Kết quả xét nghiệm HER2 sẽ giúp bác sỹ lựa chọn được các phương án tối ưu nhất cho người bệnh.
Nếu kết quả IHC là 0 hoặc 1+, HER2 được xác định là âm tính. Những trường hợp này không đáp ứng với điều trị bằng thuốc nhắm đích HER2.
Nếu kết quả IHC là 3+, HER2 được xác định là dương tính. Những trường hợp này được điều trị bằng các thuốc nhắm đích HER2.
Nếu kết quả IHC là 2+, HER2 được coi là nghi ngờ, cần làm xét nghiệm FISH hoặc Dual ISH để khẳng định.
Ung thu vú bộ ba âm tính: không có các thụ thể estrogen và progesterone, không có biểu hiện quá nhiều HER2, hay ER(-), PR(-), HER2(-). Trường hợp này không được điều trị nội tiết hoặc điều trị bằng thuốc nhắm đích HER2.
Ung thư vú bộ ba dương tính: thụ thể ER, PR dương tính, HER2 dương tính. Trường hợp này điều trị bằng các thuốc nội tiết cũng như thuốc nhắm đích HER2.
Điều trị ung thư vú HER2 dương tính
Điều trị ung thư vú là điều trị đa mô thức bao gồm phẫu thuật, hoá trị, xạ trị, điều trị nội tiết, điều trị sinh học (điều trị đích, điều trị miễn dịch). Lựa chọn điều trị phụ thuộc giai đoạn bệnh, thể trạng, mục đích điều trị, các yếu tố kèm theo... Điều trị đích (điều trị kháng HER2) trong ung thư vú phát triển mạnh mẽ trong những năm gần đây, chỉ định ngày càng được mở rộng, các phác đồ thuốc mới được nghiên cứu nhiều hơn nhằm tối ưu hoá hiệu quả điều trị cho người bệnh, tăng thời gian sống thêm, giảm tác dụng không mong muốn và tăng khả năng tiếp cận với những thuốc điều trị đích mới. Một số thuốc nhắm đích HER2 được nghiên cứu và đưa vào ứng dụng:
Trastuzumab: kháng thể đơn dòng gắn vào phần ngoài của tế bào HER2
Pertuzumab: kháng thể đơn dòng gắn vào phần nhị trùng ngoài tế bào của HER2, ngăn cản các thành phần này gắn với nhau và gắn với các thành viên khác của họ EGFR
Ado – trastuzumab emtansin (T-DM1) thuốc kết hợp trastuzumab và thuốc ức chế phân bào MD1
Lapatinib: là một tyrosinekinase kháng EGFR1 và HER2 dẫn đến ức chế con đường dẫn truyền tín hiệu HER2
Neratinib: là một tyrosinekinase kháng cả HER1/2/4 gắn vào mặt trong của các thụ thể này
Fam – trastuzumab – deruxtecan – nxki: liên hợp giữa kháng thể đơn dòng trastuzumab kết hợp với chất ức chế topoisomerase I deruxtecan tác động cả trong và ngoài màng tế bào.
Một số thuốc nhắm đích HER2 khác đã được nghiên cứu và sử dụng trong thực hành lâm sàng trong điều trị ung thư vú như tucatinib (hiệu quả trên di căn não) , margetucimab, kháng thể đơn dòng kết hợp hóa trị…tuy nhiên nên cân nhắc giữa hiệu quả, độc tính, và chi phí điều trị trên từng người bệnh.
Sử dụng thuốc nhắm đích HER2 đơn trị hoặc kết hợp với hóa trị, điều trị nội tiết, kháng thể đơn dòng khác, hay phương pháp điều trị khác sẽ do bác sĩ cân nhắc dựa trên giai đoạn bệnh và mục đích điều trị của người bệnh.
Cách sử dụng thuốc nhắm đích HER2
Trastuzumab được dùng với liều tải (liệu trình hàng tuần: 4 mg/kg; liệu trình ba tuần: 8 mg/kg) trước, sau đó là liều thông thường (liệu trình hàng tuần: 2 mg/kg; liệu trình ba tuần: 6 mg/kg), truyền tĩnh mạch. Nếu trì hoãn trastuzumab trong hơn một tuần (cả liệu trình hàng tuần hay ba tuần), theo hướng dẫn 2015 của FDA khuyến cáo nên dùng lại liều tải sau đó sẽ dùng liều thông thường. Trastuzumab dạng tiêm dưới da cũng được FDA chấp thuận. Các thuốc tương tự sinh học với trastuzumab cũng đã được FDA chấp thuận như Ogivri (trastuzumab-dkst) (tháng 4/2017), Herzuma (trastuzumab-pkrb) (tháng 12/2018) và một số tương tự sinh học khác.
T-DM1 được dùng với hướng dẫn FDA liều 3,6 mg truyền tĩnh mạch mỗi 3 tuần. Ngoài chỉ định trong bổ trợ ung thư vú, T-DM1 còn được chỉ định trong UTV tái phát di căn.
Pertuzumab được dùng với hướng dẫn FDA liều tải 840mg truyền tĩnh mạch trong 60 phút, sau đó liều thông thường 420 mg truyền tĩnh mạch trong 30–60 phút mỗi 3 tuần. Nếu khoảng thời gian giữa hai lần truyền dưới 6 tuần, cần dùng liều 420 mg càng sớm càng tốt. Nếu khoảng thời gian giữa hai lần truyền lớn hơn hoặc bằng 6 tuần, cần dùng lại liều tải ban đầu 840mg, sau đó tiếp tục với liều duy trì 420 mg mỗi 3 tuần.
Neratinib được dùng với hướng dẫn FDA liều 240mg uống hàng ngày trong thời gian 1 năm, kèm theo là dự phòng các thuốc chống tiêu chảy được khuyến cáo trong 1 hoặc 2 chu kỳ đầu tiên.
Thời gian điều trị thuốc nhắm đích HER2
Với mục đích điều trị bổ trợ thì những dữ liệu cho đến hiện tại thời gian điều trị trastuzumab 1 năm đem lại hiệu quả cao hơn việc sử dụng trastuzumab với thời gian ngắn hơn. Một số nghiên cứu với thời gian theo dõi dài hơn hoặc các nghiên cứu mới tiến hành đã có kết quả cho thấy việc lựa chọn thời gian bổ trợ 1 năm vẫn là chuẩn, các phác đồ điều trị 6 tháng có thể cân nhắc trên từng trường hợp cụ thể dựa vào giai đoạn bệnh, độc tính, khả năng chi trả và mong muốn của bệnh nhân
Với mục đích điều trị cho giai đoạn tái phát di căn thì sử dụng thuốc nhắm trúng đích HER2 có thể đến khi bệnh tiến triển hoặc không dung nạp được độc tính, tuy nhiên vẫn cần cân nhắc cụ thể trên từng người bệnh, và các yếu tố kèm theo.
Độc tính của thuốc nhắm đích HER2
Cơ chế gây độc tính lên tim mạch chưa thực sự rõ ràng tuy nhiên độc tính tim mạch có thể liên quan đến việc tác động tương tác với hóa trị sử dụng đồng thời, cơ chế gây độc tế bào phụ thuộc kháng thể, ức chế hoặc giảm điều hòa tín hiệu qua con đường ERBB2. ERBB2 đóng vai trò quan trọng trong sự phát triển tăng sinh các tế bào u đồng thời ERBB2 cũng có mặt trong tế bào cơ tim. Pertuzumab, T-DM1 thường ít có độc tính tim mạch hơn trastuzumab. Đối với người bệnh được điều trị với trastuzumab, độc tính tim mạch luôn luôn được chú ý đặc biệt, đánh giá LVEF (chỉ số tống máu thất trái) được làm đối với tất cả những người bệnh được chỉ định điều trị với trastuzumab và được kiểm tra giữa các đợt điều trị. Một số khuyến cáo theo dõi độc tính trên tim mạch đối với người bệnh được điều trị với trastuzumab là mỗi 3 tháng trong quá trình điều trị và khi kết thúc điều trị với trastuzumab, hoặc cứ mỗi 6 tháng sau khi bệnh nhân đã kết thúc điều trị với trastuzumab trong vòng 2 năm. Chỉ định cụ thể sẽ do bác sĩ quyết định dựa trên triệu chứng và thăm khám người bệnh.
Tài liệu tham khảo:
1.Trần Văn Thuấn 2019. Điều trị nội khoa bệnh Ung thư vú. Nhà xuất bản Y học
2.Hướng dẫn NCCN dành cho người bệnh ung thư vú 2020.
Ths.BS Đồng Chí Kiên – Phó Trưởng khoa Nội 5 - Bệnh viện K
TS.BS Lê Thanh Đức – Phụ trách CS Phan Chu Trinh, Trưởng khoa Nội 5 – Bệnh viện K
Nhân dịp Ngày Quốc tế Phụ nữ 8/3, tại Bệnh viện K Tân Triều, chương trình “Ngày Yêu Thương” do Quỹ Ngày mai tươi sáng phối hợp cùng Bệnh viện K, nhãn...
Chi tiếtTrong hai ngày 31/1 và 1/2, tại phường Vĩ Dạ và phường Kim Long (TP Huế), 400 phụ nữ đã có cơ hội tham gia chương trình khám sàng lọc ung thư vú miễn...
Chi tiếtNgày 25/1/2026, 200 phụ nữ tại phường Phong Điền, Thành phố Huế đã được tham gia chương trình khám sàng lọc ung thư vú miễn phí, trong không khí ấm áp...
Chi tiếtNgày 24/01/26, 200 phụ nữ tại phường Hương Trà, Thành phố Huế đã được tham gia chương trình khám sàng lọc ung thư vú miễn phí, một hoạt động ý nghĩa n...
Chi tiếtNgày 18.1.26, trong khuôn khổ Chương trình Nâng cao nhận thức và khám sàng lọc ung thư vú năm 2025 tại Huế, 200 phụ nữ tại phường Thuận An, TP Huế đã...
Chi tiết